будет проводить операцию. Таким образом, при лапароскопии хирург видит органы не через разрез передней брюшной стенки, а через видеокамеру, введенную непосредственно в брюшную полость.
Длина прокола, через который вводится лапароскоп, от 1,5см до 2 см. Рубец, который остается на его месте, маленький и практически незаметный.
Итак, лапароскопическая операция начинается введением через небольшие проколы, длина которых от 1,5 см до 2 см, троакаров в брюшную полость. Один из них предназначен для того, чтобы получить изображение, а остальные – для выполнения непосредственно хирургического вмешательства. В дальнейшем методика, суть и ход оперативных вмешательств, которые производят при помощи лапаротомии (разрез брюшной стенки) и лапароскопии, совершенно одинаковы, они ничем не отличаются.
суть и ход оперативных вмешательств, которые производят при помощи лапаротомии (разрез брюшной стенки) и лапароскопии, совершенно одинаковы, они ничем не отличаются.
Правильное название операции по удалению желчного пузыря с использованием лапароскопического доступа звучит так: «лапароскопическая холецистэктомия».
На желчном пузыре производят два вида вмешательств лапароскопическим доступом:
- удаление желчного пузыря;
- удаление камней из желчного пузыря.
В настоящее время камни из желчного пузыря практически никогда не удаляют. Если в желчном пузыре имеются камни, то появляются выраженные патологические изменения, его стенки склерозируются, вокруг органа образуются спайки. Он никогда не сможет нормально функционировать. Кроме того после удаления камней они в 90% образуются вновь. Поэтому выполняют лапароскопическое удаление желчного пузыря.
Преимущества лапароскопической операции перед лапаротомией (разрезом брюшной стенки)
 Без сомнения, лапароскопический метод удаления желчного пузыря имеет ряд преимуществ перед лапаротомией:
Без сомнения, лапароскопический метод удаления желчного пузыря имеет ряд преимуществ перед лапаротомией:
- для проведения операции используют не разрез, а четыре прокола, передней брюшной;
- боли после оперативного вмешательства стихают в течение одних суток;
- по окончанию операции пациент может самостоятельно ходить и выполнять простые действия;
- сроки пребывания в стационаре сокращаются (от 1 до 4 суток);
- реабилитация и восстановление трудоспособности происходят быстро;
- риск образования послеоперационной грыжи снижается до минимума;
- рубцы или малозаметны, или их вовсе нельзя увидеть невооруженным глазом.
Обезболивание в ходе лапароскопического удаления
желчного пузыря
Для выполнения лапароскопической холецистэктомии используют только общее обезболивание (эндотрахеальный наркоз) с подключением аппарата искусственной вентиляции легких. Для наркоза применяют смесь газов, обладающих комбинированным действием. Пациент будет дышать через специальную трубку при помощи аппарата искусственной вентиляции.
Ход лапароскопического удаления желчного пузыря
После ведения троакаров в брюшную полость подается углекислый газ, для надувания брюшной полости и таким образом увеличения ее объема. После ведения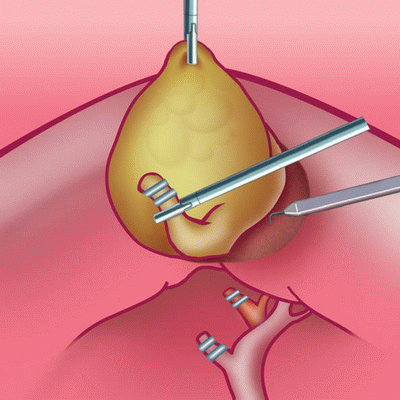 видеосистемы хирург осматривает всю брюшную полость для выявления других возможных заболеваний желудочно-кишечного тракта. Если таковых не выявлено приступают непосредственно к удалению желчного пузыря. Для этого выделяют пузырный проток, который впадает в общий желчный проток (холедох) и предварительно наложив специальные клипсы, пересекают его. После чего производят выделение желчного пузыря из его ложа в печени. Желчный пузырь извлекают из прокола над пупком.
видеосистемы хирург осматривает всю брюшную полость для выявления других возможных заболеваний желудочно-кишечного тракта. Если таковых не выявлено приступают непосредственно к удалению желчного пузыря. Для этого выделяют пузырный проток, который впадает в общий желчный проток (холедох) и предварительно наложив специальные клипсы, пересекают его. После чего производят выделение желчного пузыря из его ложа в печени. Желчный пузырь извлекают из прокола над пупком.
По окончанию операции хирург удаляет все троакары и заклеивает или зашивает проколы на коже. В один из проколов в некоторых случаях хирург вводит дренажную трубку, которую оставляет на 1 или 2 дня.
Если по ходу операции возникают трудности, которые нельзя преодолеть при помощи лапароскопической техники, у хирурга всегда имеется возможность удалить троакары и выполнить классическую лапаротомию (разрез).
Длительность операции
Продолжительность операции лапароскопической холецистэктомии зависит от сложности операции и опыта хирурга. Лапароскопическая холецистэктомия в среднем длиться от 40 минут до 1,5, но в сложных случаях до3 - 5 часов.
Показания к лапароскопическому удалению желчного пузыря
Лапароскопическое удаление желчного пузыря выполняют при наличии следующих показаний:
Подготовка к лапароскопическому удалению желчного пузыря
Анализы перед операцией рекомендуется делать не позже двух недель до планируемой даты лапароскопии желчного пузыря. Пациенту следует предоставить результаты таких исследований:
- общего анализа крови и мочи;
- биохимического анализа крови с определением концентрации общего белка, глюкозы, билирубина, глюкозы и щелочной фосфатазы;
- коагулограмму (АЧТВ, МНО, ПТИ, фибриноген);
- реакции Вассермана, анализов на наличие антигенов к ВИЧ, а также гепатиты типа В и С;
- электрокардиограмму.
- Гастроскопию
- УЗИ органов брюшной полости
Если результаты анализов будут в пределах нормы, пациента допускают к операции. Необходимо согласовать с оперирующим хирургом и анестезиологом прием любых лекарственных препаратов.
В день, предшествующий оперативному вмешательству, рекомендуется закончить прием пищи к 18.00 часам, а жидкости – к 22.00. После этого пациенту не разрешается прием воды и пищи вплоть до начала операции. Никакой другой подготовки при лапароскопическом удалении желчного пузыря не производится. В некоторых клиниках продолжают выполнять очистительные клизмы перед операцией, но никакого смысла в этом нет.
Послеоперационный период после лапароскопии желчного пузыря
После того как операция будет закончена, анестезиолог прекращает подачу газовой смеси и будит пациента. В день операции ему следует соблюдать постельный режим в течение 4 – 6 часов. После того как это время пройдет, пациенту разрешается поворачиваться в кровати, садиться, а также вставать и ходить. Он может выполнять простые действия.
Пациенту с этого времени разрешают пить негазированную воду, а со второго дня принимать мягкую, легкую пищу. Меню может состоять из некрепкого бульона, фруктов, обезжиренного творога, йогурта, отварного нежирного измельченного мяса. Порции должны быть небольшими, но кушать надо от 5 до 7 раз в сутки. Также не следует забывать, что в течение всего второго дня после оперативного вмешательства пациенту необходимо пить много воды.
На третий день после операции разрешают кушать обычные блюда. Из рациона следует исключить те продукты питания, которые вызывают образование большого количества газов в кишечнике. К ним относятся черный хлеб и бобовые. Также не разрешается принимать пищу, которая стимулирует образование желчи (лук, чеснок, пряности и соления). После лапароскопической холецистэктомии с третьего или четвертого дня рекомендуется питаться согласно диете № 5.
Обычно пациента перенесшего лапароскопическое удаление желчного пузыря выписывают на вторые сутки после операции.
Первые 2 дня после операции пациента может беспокоить незначительная боль в области проколов на коже, а также в правом подреберье и над ключицей. Боль пройдет полностью спустя 1 – 4 дня. Но в том случае, когда боль не утихает и ее интенсивность усиливается, следует обратить на это внимание врача, поскольку это может быть признаком осложнения.
Послеоперационный период продолжается от 7 до 10 дней. В это время пациентам не рекомендуется поднимать тяжести или выполнять работы, которые сопровождаются физической нагрузкой. Им следует в этот период носить мягкое белье, которое не раздражает места проколов на коже. На 7 или 10 сутки после операции пациентам в поликлинике снимают швы. На этом заканчивается послеоперационный период. Пациентам выдают лист временной потери трудоспособности на все время нахождения в стационаре и еще на 10 или 12 дней. Если у пациента развиваются какие-либо осложнения поле операции, то в таком случае срок нетрудоспособности определяют в индивидуальном порядке.
Реабилитация после лапароскопической холецистэктомии
Реабилитационный период после лапароскопического удаления желчного пузыря непродолжительный, он в большинстве случаев протекает без осложнений. Тем не менее, полное восстановление, физическое и психологическое, наступает спустя 5-6 месяцев. Но это не значит, что все это время человек плохо себя чувствует или не способен нормально работать и жить. Полная реабилитация включает не только психическое и физическое восстановление после перенесенной операционной травмы и стресса. Это также накопление резервов, которые позволят человеку успешно выдержать новые стрессовые ситуации и жизненные испытания без какого-либо вреда для себя.
Человек чувствует себя нормально и способен выполнять привычную работу, не связанную с физическими нагрузками, уже через 10 или 15 дней после оперативного вмешательства. Начиная с этого момента для того, чтобы реабилитация происходила наиболее быстро и полноценно, пациентам следует выполнять такие рекомендации:
- организовать правильное питание, которое помогало бы избежать запоров;
- спортивные тренировки следует начинать с минимальных нагрузок спустя один месяц после операции;
- физическим трудом не стоит заниматься в течение первого месяца после операции;
- на протяжении первых трех месяцев после лапароскопической операции можно поднимать не более 3 кг веса, а с третьего по шестой месяц – не более 5 кг;
- от 3 до 5 месяцев следует соблюдать диету № 5.
Диета после удаления желчного пузыря
Предназначение диеты после лапароскопического удаления желчного пузыря – обеспечить нормальную работу печени. В норме этот орган продуцирует за сутки от 600 до 800 мл желчи. Она должна выделяться только после того, как пищевой комок попадет в двенадцатиперстную кишку. Если выделение желчи происходит произвольно, это может создать определенные сложности. Чтобы такого не происходило, следует соблюдать диету, способную минимизировать последствия отсутствия желчного пузыря.
Так, на 3 и 4 сутки после лапароскопической операции пациенту разрешается кушать пюре из овощей, обезжиренный творог, а также отварное мясо и рыбу нежирных сортов. Такое меню составляется еще на 3 или 4 дня, а затем можно перейти на диету № 5.
Она предполагает дробное частое питание маленькими порциями. Следует принимать пищу 5-6 раз в день. Все блюда должны быть теплыми, продукты рекомендуется измельчать. Нельзя кушать холодную или горячую пищу. Для приготовления блюд следует использовать щадящие кулинарные технологии. Продукты питания можно отваривать, запекать в духовке или готовить на пару. Ни в коем случае не разрешается их жарить на жиру.
Из рациона следует исключить такие продукты:
- сало;
- жирные сорта мяса и рыбы;
- молочные продукты с высоким содержанием жиров;
- рыбные, мясные и овощные консервы;
- соления и маринады;
- копчености;
- острые приправы (хрен, чеснок, имбирь, горчицу, перец-чили);
- субпродукты (почки, печень, мозг, желудок);
- любые грибы;
- сырые овощи, включая зеленый горошек;
- свежий белый и ржаной хлеб;
- сдобную выпечку и кондитерские изделия (блинчики, пирожки, пирожные и торты);
- спиртные напитки;
- шоколад, черный кофе и какао.
Меню людей, которым удалили желчный пузырь лапароскопическим доступом, должно состоять из блюд, приготовленных из таких продуктов:
- нежирных сортов мяса (индюшатины, крольчатины, курятины и телятины);
- нежирной рыбы (щуки, окуня и судака);
- полужидких каш из любых круп;
- супов на слабом бульоне или воде, заправленных овощами, макаронами или крупами;
- паровых или тушеных овощей;
- обезжиренных или содержащих мало жиров молочных продуктов (кефира, молока, простокваши, сыра);
- некислых ягод и фруктов в свежем виде;
- компотов, муссов и желе из этих же ягод;
- вчерашнего белого хлеба;
- меда, варенья или джема.
Из указанных продуктов составляют рацион питания и готовят различные блюда. В них можно непосредственно перед едой добавить от 45 до 50 г сливочного масла или же от 60 до 70 г растительного масла. Это суточное количество жиров следует распределить на несколько приемов. В сутки можно съедать не более 200 г хлеба и не больше 25 г сахара. Также рекомендуется перед сном выпить один стакан обезжиренного кефира.
Рекомендуется пить некрепкий чай, сладкие соки, разведенные напополам водой, компот, кофе с молоком и настой шиповника. Количество питьевой воды, выпиваемой за сутки, устанавливается индивидуально. Оно зависит от самочувствия человека. Так, например, если желчь довольно часто выделяется в кишечник, то рекомендуется уменьшить количество употребляемой воды, а если не очень часто, то его можно увеличить.
Начиная с четвертого или пятого месяца соблюдения диеты №5 в рацион можно включить неизмельченную рыбу и мясо, а также сырые овощи. По истечении этого времени можно понемногу кушать всю еду.
Последствия лапароскопического удаления желчного пузыря
К сожалению после удаления желчного пузыря достаточно часто пациентов беспокоят диспепсические явления, Они проявляются такими симптомами:
- боль и урчание в животе;
- тошнота и рвота;
- кишечные расстройства (метеоризм, понос или изжога);
- отрыжка горьким;
- крайне редко - повышение температуры тела и желтуха.
Диспепсические явления могут периодически беспокоить человека, и от них избавиться на всю жизнь не представляется возможным. К счастью жалобы пациентов беспокоят редко и в основном после значительных погрешностей в диете. При появлении этих симптомов необходимо строго соблюдать диету № 5. Если возникает сильная боль, ее купируют спазмолитиками (Но-шпа, дуспаталин). После консультации с гастроэнтерологом принимают препараты на основе урсодезоксихолевой кислоты (урсофальк, урсосан и др.). Она снижает концентрацию желчи и тем самым облегчает самочувствие пациентов
Лапароскопия желчного пузыря в Краснодаре
тел. +79284177828, +7 (861) 222-00-02
Краевая клиническая больница № 2
Имеются противопоказания, проконсультируйтесь со специалистом. Лицензия ФС 23-01-004528
Автор Сиюхов Р.Ш.