|
Эхинококковые кисты печени. Лечение без операции.
Поражение печени паразитарными кистами, наиболее распространено и известно пациентам поражение печени эхинококком. Основными методами лечения в хирургии эхинококкоза печени являются обширные травматичные операции во время лапаротомии – резекции части печени (сегментов или доли) с паразитарными кистами; закрытая (без вскрытия паразитарной кисты) и открытая (со вскрытием паразитарной кисты) эхинококкэктомия, связанные с тем или иным физическим или химическим способом обработки полости паразита и раны печени во время или после удаления паразита.
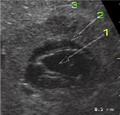
Все перечисленные виды вмешательств сопровождаются достаточно выраженной кровопотерей, выраженной операционной травмой, удалением или повреждением большой части непораженной паразитом части здоровой печени, опасностью распространения паразита по брюшной полости (что приводит к рецидиву заболевания), со многими послеоперационными осложнениями (внутрибрюшные гематомы, абсцессы брюшной полости, желчные свищи и затеки). Не исключены летальные исходы, связанные с кровотечениями и тяжелыми гнойными осложнениями. Как известно основными противопоказаниями, которые общие хирурги выставляют против малоинвазивного лечения паразитарных кист печени, являются: первое - нахождение в ткани печени намного глубже видимой капсулы дочерних микроскопические пузырей паразита, не видимых на УЗИ, и второе – остаточная полость, после эвакуации девитализированного паразита. К малоинвазивной методике крайне ограничен перечень абсолютных противопоказаний - некоррегируемые нарушения системы свертывания крови. Под контролем ультразвука выполняли пункцию паразитарной кисты, в полость живого паразита, расположенного в ткани печени, вводили разным пациентам, раствор формалина 2% на глицерине, этиловый спирт 76%, гипертонический 20-30% раствор соли. После ликвидации дочерних пузырей, отслойки внутренней капсулы, появления всех признаков смерти паразита, выполнили традиционные хирургические вмешательства, резецировав часть ткани печени с находящимися в них обработанными паразитарными кистами. Во время операции выполнялось обязательное ультразвуковое исследование (см. фото) на котором четко определялась ткань печени вокруг кист измененная под воздействием препаратов (на глубину от 10 мм до 25 мм), успешная отслойка оболочки и лопнувшие дочерние пузыри. Гистологическое исследование удаленных препаратов полностью подтвердило нашу версию. Признаков живого паразита ни в обработанной кисте, ни ткани печени за пределами капсулы паразита не было выявлено ни водном случае.
Таким образом, после уничтожения паразита мы дренировали полость кисты различного диаметра и конструкции дренажами, в зависимости от клинической ситуации, от 3,3 мм до 12 мм, одно- или двухпросветными. Остаточная полость на активной аспирации спадается и закрывается, после полного удаления отслоившихся оболочек за несколько недель. Хочется обратить внимание на тот факт, что при ультразвуковом методе отсутствует проблема удаления или повреждения здоровой ткани печени. В случае если пациент перенесет повторное инфицирование паразитом в эндемичной местности, то у него не будет противопоказаний к повторному вмешательству под контролем ультразвука.
Причем большую часть времени, после выполнения основных этапов, пациент находится на амбулаторном лечении, полностью обслуживая себя и, практически, живет полноценной жизнью, с некоторыми ограничениями, до периода полного удаления дренажей. Таким образом, малоинвазивное чрескожное удаление эхинококковых кист печени под контролем ультразвука является настоящей альтернативой обширным травматичным открытым хирургическим вмешательствам. Трансабдоминальное УЗИ:. 1. Паразитарная киста с «дочерними» пузырями неправильной формы. 2. Ткань печени, измененная под воздействием препаратов. 3. Неизмененная ткань печени.
Автор к.м.н. Новиков Сергей Валентинович Для получения более полной информации или очной консультации, с автором можно связаться по тел.+79851952791 или по электронной почте. (medbaza23@mail.ru)
|