|
Ахалазия кардии. Причины, диагностика, лечение
Лечение ахалазии кардии в Краснодаре тел.+79284177828Имеются противопоказания, проконсультируйтесь со специалистом. Лицензия ФС 23-01-004528 Ахалазия кардии (другое название ахалазия пищевода) встречается в любом возрасте, в том числе у новорожденных и у пожилых людей. Но чаще поражает людей в возрасте от 20 до 50 лет, почти с одинаковой частотой мужчин и женщин. Ахалазия кардии - одно из самых распространенных заболеваний пищевода, не ее долю приходится от 3,1 до 20 % всех поражений пищевода или 0,51 - 1 случай заболевания примерно на 100 000 населения. В качестве причины нарушения проходимости пищевода ахалазия кардии занимает третье место после рака пищевода и стойких рубцовых сужений (стриктур) пищевода на почве ожогов. Причины развития ахалазии кардииПричины ахалазии кардии полностью не изучены. Но считается, что основная причина развития ахалазии – это поражение парасимпатической нервной системы. Такое поражение вегетативной нервной системы может быть связано с ее врожденными особенностями или возникнуть на фоне инфекции в стенке пищевода. На более поздних стадиях ахалазии кардии развивается поражение и симпатической нервной системы. В результате расстройства иннервации пищевода нарушается его моторика, в том числе рефлекторный акт раскрытия кардиального сфинктера при глотании и перистальтика (червеобразные движения, способствующие прохождению пищи). Нарушается тонус мышц пищевода и раскрытие кардиального сфинктера происходит только под давлением пищи, скопившейся в пищеводе. Постоянная задержка пищи в пищеводе при ахалазии кардии приводит к его расширению (иногда до 8 см в диаметре и более). В стенке пищевода наблюдается сначала разрастание пучков мышечных волокон а затем замещение их соединительной ткани. На поздних стадиях ахалазии кардии пищевод удлиняется и приобретает S-образную форму, пища застаивается до нескольких суток. Со временем в стенке пищевода полностью исчезают нервные сплетения. Все изменения в пищеводе при ахалазии кардии развиваются постепенно, этот процесс делят на четыре стадии:
Первые две стадии обычно продолжаются несколько месяцев, третья стадия длится 10-15 лет, четвертая - десятилетиями. Признаки ахалазии кардииДля ахалазии кардии характерно наличие трех основных признаков: дисфагии, регургитации и болей. Дисфагия – это затруднение глотания. Она появляется у трети больных внезапно среди полного здоровья, а у остальных больных с ахалазией развивается постепенно. Острое начало дисфагии обычно связывают с длительными переживаниями или с внезапным эмоциональным стрессом. Образуется своеобразный порочный круг – волнения и стрессы усиливают дисфагию, а дисфагия в свою очередь травмирует психику больного. Поэтому такие больные часто годами лечатся по поводу неврозов вместо того, чтобы своевременно обратиться к гастроэнтерологу или хирургу. При этом еда в домашней обстановке, употребление любимых блюд, положительные эмоции ослабляют дисфагию в начальных стадиях ахалазии кардии. Характерна также избирательность дисфагии, когда она возникает на ту или иную пищу. Так у одних больных с ахалазией ее могут провоцировать фрукты, у других жидкая пища и т.д. Больные сами интуитивно находят способы продвижения пищи: задерживают дыхание, заглатывают воздух, выпивают залпом стакан воды и т.д. Это очень характерный признак ахалазии кардии. Так же часто бывает парадоксальная дисфагия, когда жидкая пища проходит хуже, чем твердая. Другим не менее характерным признаком ахалазии кардии является регургитация – обратное движение пищевых масс, с забросом в рот, возникающее при сокращении мышц пищевода. Регургитация из пищевода может происходить в виде срыгивания небольшими порциями или полным ртом (пищеводная рвота). Возникает она при переполнении пищевода пищевыми массами и при наклоне туловища вперед. Регургитация может появляться периодически во время еды вместе с дисфагией. Иногда она возникает сразу после еды, а в некоторых случаях - спустя 2 – 3 часа в виде срыгивания полным ртом. Встречается и ночная регургитация пищи во сне: в полость рта затекает пища, при этом она может попасть в дыхательные пути, в связи с чем появляется признаки «ночного кашля», «мокрой подушки», «ночной рвоты» и т.д. Срыгивания мелкими порциями характерны для ахалазии кардии I – II стадий и объясняются в основном спастическими сокращениями стенок пищевода, а обильные срыгивания полным ртом – для ахалазии кардии III – IV стадий, они возникают из-за переполнения пищевода. Третий по частоте признак ахалазии кардии – боли, которые появляются при глотании или вне приема пищи. Характерны боли за грудиной, которые часто отдают в шею, челюсть и межлопаточную область. Боли при глотании на I – II стадии связаны со спазмами мускулатуры пищевода, а в III – IV стадии – с воспалением пищевода (эзофагитом). Наиболее сильные боли (эзофагодинические кризы) наблюдаются вне еды при волнении, физических нагрузках, ночью и объясняются внеглотательными сокращениями пищевода. Такие кризы могут продолжаться от нескольких минут до часа и возникать в разные промежутки времени (от ежедневных до раза в месяц). Боли при кризах снимаются лекарственными препаратами, снимающими спазм гладкой мускулатуры (спазмолитиками), а также часто проходят самостоятельно после срыгивания или прохождения пищи в желудок. Иногда боли возникают натощак или после рвоты, в таком случае они объясняются эзофагитом. Помочь в этом случае может прием жидкости или пищи. На IV стадии ахалазии кардии боли почти исчезают или отходят на второй план, уступая место нарастающей дисфагии и регургитации. Почти все больные постепенно худеют, слабеют, теряют трудоспособность. Заболевание протекает волнообразно, с обострениями и ремиссиями. Несмотря на доброкачественный характер заболевания, при несвоевременном лечении АК могут развиться такие грозные осложнения, как кровотечение, прободение стенки пищевода (перфорация), воспаление органов средостения, общее истощение. В некоторых случаях на фоне АК развивается рак пищевода. Диагностика ахалазии кардииДиагноз ахалазии кардии устанавливается на основании данных опроса больного, характерных признаков заболевания, а также данных инструментального исследования. Решающее значение имеют рентгенологические исследования. Вначале делают обзорный снимок грудной клетки и если на нем видна тень расширенного пищевода с наличием в ней уровня жидкости, то делают снимок с предварительным приемом внутрь контрастного вещества (сульфата бария). Основным рентгенологическим признаком АК является сужение конца пищевода с четкими ровными контурами и расширение пищевода, расположенное выше сужения.
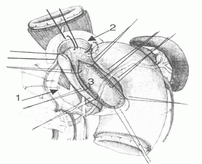
Диагноз подтверждается также при помощи эндоскопического исследования – эзофагоскопии, при котором с помощью эндоскопа врач может рассмотреть слизистую оболочку пищевода. Для определения наличия и степени снижения тонуса кардиального сфинктера проводится эзофаготонокимография (манометрия) - регистрация давления в пищеводе и перистальтики во время глотания специальными баллончиками. Этот метод позволяет получить важную информацию о состоянии мускулатуры пищевода и нижнего пищеводного (кардиального) сфинктера. Лечение и профилактика ахалазии кардииЛечение ахалазии кардии заключается в улучшении проходимости кардиального сфинктера. Есть два основных метода лечения это баллонная дилатация кардии и хирургическое лечение, заключающееся в рассечение мышц. В последнее время для лечения ахалазии стали использовать ведение ботулотоксина. Медикаментозная терапия носит вспомогательный характер и самостоятельно в лечении не применяется. Рассмотрим плюсы и минусы разных методов лечения ахалазии кардии. На сегодняшний день наибольшее распространение в лечении ахалазии получила баллонная дилатация кардиального сфинктера. Несомненным плюсом такого лечения является малая травматичность, отсутствие необходимости наркоза, незначительное количество осложнений (разрыв пищевода). Но данный метод лечения ахалазии кардии имеет и свои недостатки. Во-первых сам механизм вмешательства. Фактически во время дилатации происходит разрыв кардиального сфинктера с формированием трещин слизистой пищевода и воспалением. Во-вторых проблема не раскрытия кардии устраняется но взамен создается другая проблема не смыкания кардиального сфинктера, что часто приводит к развитию рефлюкс-эзофагита. И на конец при баллонной дилатации часто возникает рецидив ахалазии кардии, причем часто формируются рубцовые стриктуры кардиального сфинктера. Кроме того такое лечение часто бывает эффективным лишь при 1 и 2 степени ахалазии. В последние время получило распространение ведение ботулотоксина в кардиальный сфинктер. При этом наступает паралич мышц сфинктера и она раскрывается. Основные недостатки этой методики лечения ахалазии кардии это временный эффект (от 6 до 12 мес) и развитие рефлюкс-эзофагита. Единственным радикальным способом лечения ахалазии кардии является хирургическое лечение. Во время операции рассекают мышцы кардиального сфинктера и получившийся разрез укрывают стенкой желудка. К сожалению опытом хирургического лечения ахалазии кардии обладают не многие клиники, в связи с чем не всегда используются оптимальные методы оперативного лечения хирургического лечения ахалазии кардии. Одним из наибольших опытов обладала клиника проф. Оноприева (Российский центр функциональной хирургической гастроэнтерологии г.Краснодар). В этой клинике был разработан уникальный метод устранения ахалазии кардии, позволяющий добиться хороших результатов в 97%.
Метод заключается в деликатном выделении пищевода, рассечение мышечного слоя пищевода и кардии без вскрытия слизостого и выполнении последующей пластики направленной на предотвращение рецедива ахалазии и преудпреждение рефлюкс-эзофагита. Результаты отслежены на протяжении 25 лет рецедив выявлен в 3%. Ахалазия кардии, как и любое длительно протекающее заболевание, тем легче поддается лечению, чем раньше больной обратился за специализированной помощью.
Автор к.м.н. Сиюхов Р.Ш. Хирургическое лечение ахалазии кардии в Краснодаре. Крупная гос. клиника тел.+79284177828 или по электронной почте. (medbaza23@mail.ru)Имеются противопоказания, проконсультируйтесь со специалистом. Лицензия ФС 23-01-004528 Использована иллюстрация с сайта http://moslek.ru/ |